

Vacunas e higiene, las medidas más efectivas contra pandemias

La política de formación y entrenamiento del personal médico permite que el programa de vacunación mundial tenga éxito. Fotos: Unimedios.
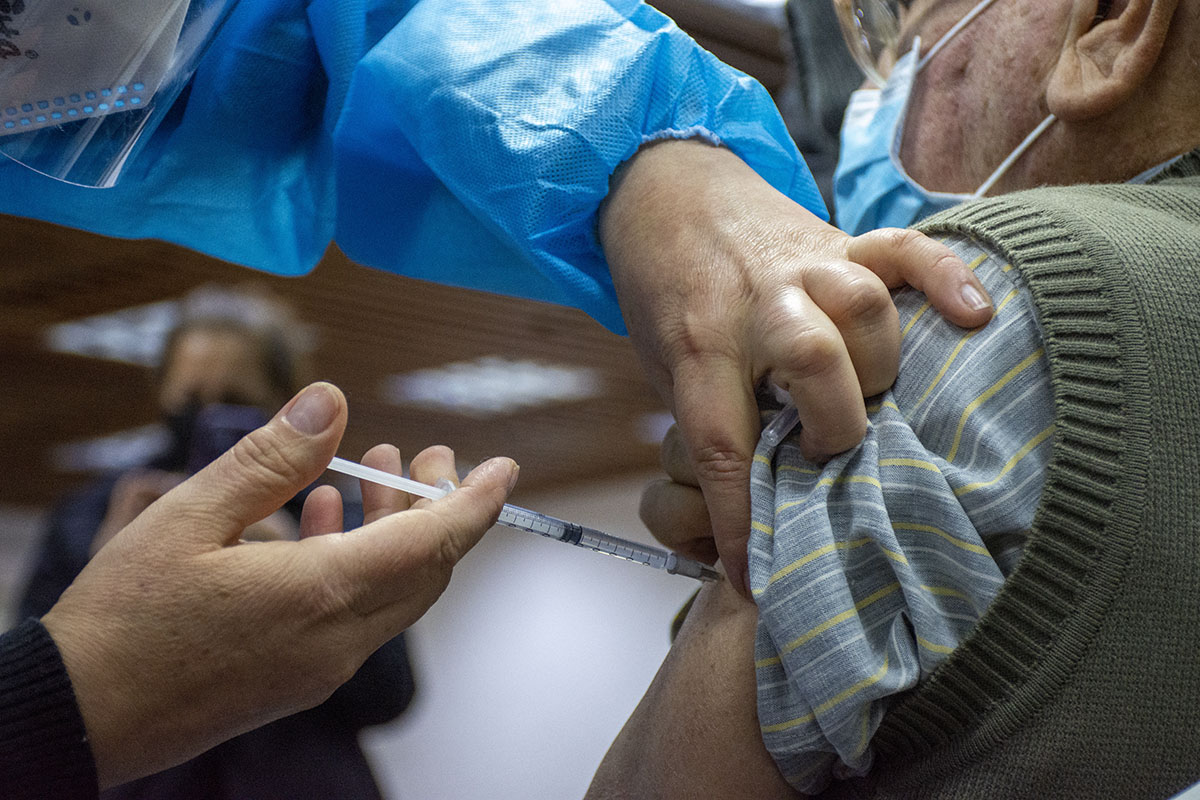
El programa ampliado de inmunizaciones previene unos 2 millones de muertes al año.

En la década de 1920 los virus se pudieron identificar en el microscopio, y eso ayudó a su entendimiento y al desarrollo de vacunas.
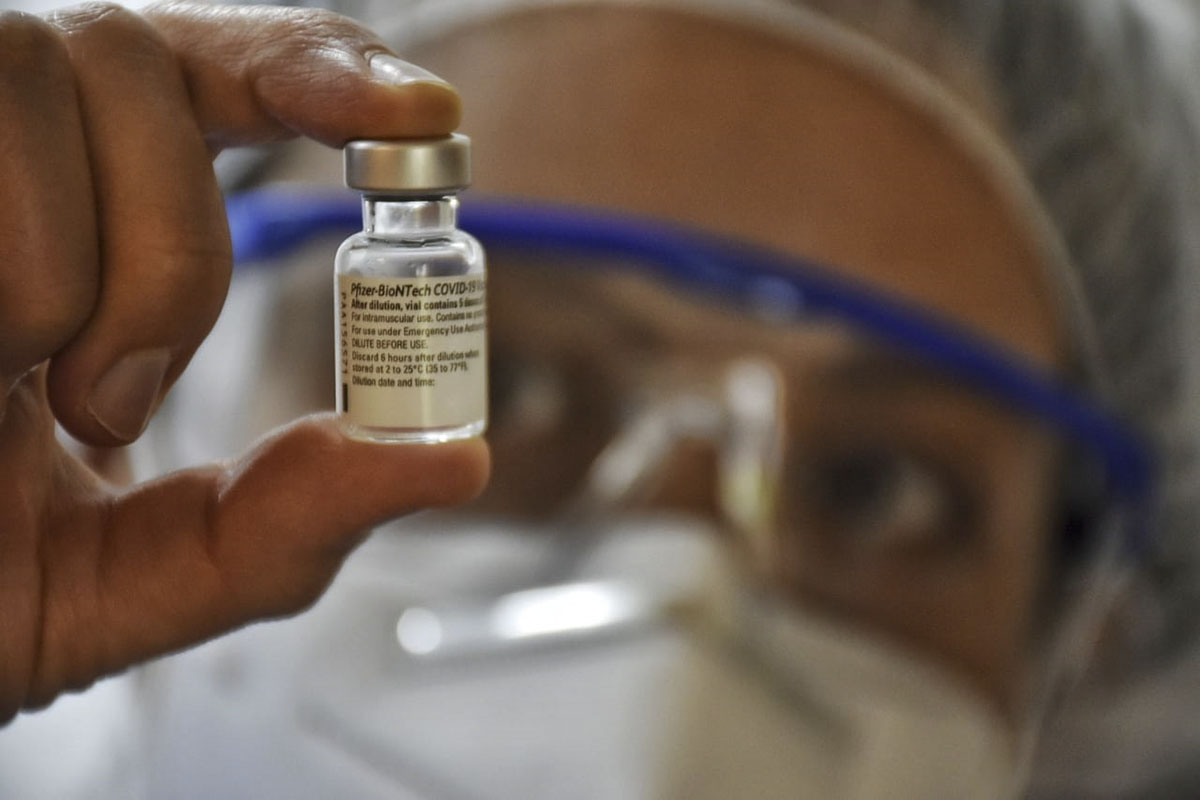
La vacunación es una prioridad pública para los Gobiernos que garantizan la disponibilidad de equipos, procesos y redes de distribución.

El profesor Fernando de la Hoz destaca que las vacunas y las medidas de higiene son las más efectivas contra los virus.
Así lo asegura el médico epidemiólogo Fernando de la Hoz, profesor de la Universidad Nacional de Colombia (UNAL), quien en un recorrido por siglos de investigación médica encuentra que el desarrollo de vacunas ha permitido que hoy se tengan los desarrollos para frenar el nuevo coronavirus.
“Posiblemente, alrededor de la viruela se desarrolló el campo de la protección y el diseño de vacunas”, menciona el especialista y recuerda que este virus acompañó al hombre desde unos 10.000 años a. C. La primera epidemia de este virus está documentada cerca del año 1350 a. C., en el marco de una guerra entre egipcios e hititas, y cuando se instauró en Europa, en el siglo XVI, causaba unas 400.000 muertes por año.
El profesor De la Hoz señala que “en el siglo XVI o XVII en China e India habían desarrollado métodos de prevención de la viruela tomando partes de las llagas que pasaban por sahumerios para quitarles virulencia y luego las introducían en personas sanas para protegerlas. Se dice que en 1715, en uno de sus viajes la aristócrata británica Lady Montagu vio que ese procedimiento se aplicaba en Constantinopla (hoy Estambul), y por el impacto de la enfermedad en Europa, sometió a su hija al procedimiento convenciendo al príncipe de Gales de que variolizara a su hija; esto se tornó en una práctica popular, pero sin una estructura de salud pública”.
A finales del siglo XVIII el medico Edward Jenner empezó a experimentar con una forma distinta de variolización, al advertir que las mujeres que permanecían cerca de las vacas sufrían de vesículas en las manos, muy parecidas a las de las personas sometidas a variolización, y que no se enfermaban de viruela.
En 1796 usó al hijo de su jardinero, de unos siete años, para inocularlo con material de la viruela de las vacas; luego de varias semanas le inoculó la viruela humana y como no se contagió repitió la prueba en 11 personas con el mismo resultado.
En 1798 publicó un libro con los resultados y se patrocinaron vacunaciones masivas en partes de Europa. Aunque la vacunación –que recibía ese nombre por venir de la vaca– demostró que era mucho más segura que la variolización, aparecieron grupos que la rechazaban, las revistas científicas se negaban a publicar sobre esta, y se ridiculizaba el tema diciendo que los vacunados desarrollarían ubres o cara de vaca.
En 1885 Louis Pasteur desarrolló un método para atenuar la virulencia del virus de la rabia en tejido neural de conejos; el resultado era un producto que protegía a perros expuestos con el virus de la rabia, y por último lo probó con un niño de nueve años y demostró que protegía contra la rabia.
Durante la charla “La historia de las vacunas y su impacto en la salud pública”, del programa Salud UNAL Contigo, el profesor De la Hoz recuerda que en Colombia, en 1922, el Laboratorio Samper Martínez empezó a producir vacunas contra la fiebre tifoidea y la rabia; en 1961 este se fusionó con otros laboratorios para crear el Laboratorio Nacional de Higiene, origen del Instituto Nacional de Salud, que produjo vacunas hasta principios del siglo XXI.
“A partir de 1930 se usan cultivos de células para desarrollar vacunas como la de la fiebre amarilla; en la era moderna, desde 1950, se tienen vacunas mejoradas con tecnología similar a la actual; en 1970 empiezan a descubrirse subunidades virales que originan vacunas como la de la hepatitis B, y en adelante vacunas que no usan virus completos, sino fragmentos”, revela el profesor.
Desde 1970, con el desarrollo de la biología molecular y la bioingeniería, se tienen tipos de vacunas en las que se separan los genes del patógeno, a los que el cuerpo genera inmunidad y se ponen en otro organismo, tipo virus atenuados, como en el caso de la vacuna para VPH (virus del papiloma humano).
En esa línea, las vacunas ARN que se están usando contra el COVID-19 son una invención en la que se usa el material genético del virus en las células de la personas para que generen proteínas y el sistema inmune las reconozca; su ventaja es que son fáciles de producir.
Por último, el médico De la Hoz recalca que aunque hacia 1970 se avanzó en lo técnico, para ese año apenas el 50 % de los niños tenían acceso a las vacunas. Apenas en 1974 la Asamblea Mundial de la Salud ordenó esfuerzos globales para mejorar la cobertura, de manera que el 80 % de los niños que nacen reciben las vacunas disponibles para las enfermedades de mayor impacto.
Actualmente las ciencias biomédicas y sociales siguen haciendo sus contribuciones interdisciplinarias, pero es un campo de tensiones geopolíticas y económicas, ya que parte del éxito se traslada solo a algunas economías y compañías.